CRISTINA GONZÁLEZ BORRERO

Oftalmóloga, especialista en cirugía plástica ocular, órbita y oncología. Medica y Cirujana de la Universidad CES en Medellín, Antioquia en el año 1999. Egresada de la Universidad de Antioquia en Medellín de oftalmología en el año 2003.
Con más de 18 años de experiencia en la oftalmología. Ha ejercido en diferentes instituciones del país, aportando sus observaciones en varias publicaciones médicas y preocupándose por implementar los más recientes, seguros e innovadores aportes en procesos, productos y tecnologías al servicio de la salud ocular. Permanece en constante capacitación, participando en Congresos, Cursos y Talleres nacionales e internacionales.
TÍTULOS
- Entrenamiento en Oncología Ocular. Wills Eye Institute. Philadelphia, Pennsylvania. Estados Unidos. Febrero – Mayo 2012
- Subespecialización en Cirugía Plástica Ocular, Órbita y Oncología. FOSCAL (Fundación Oftalmológica de Santander Clínica Carlos Ardila Lulle). Bucaramanga, Colombia. Agosto 2006 – Julio 2007
- Rotación en Oculoplástica y Órbita. Medical College of Wisconsin. Eye Institute. Milwakee, Wisconsin. Center For Facial Appearences. Salt Lake City, Utah. Estados Unidos. Abril – Julio 2007.
- Oftalmóloga. Universidad de Antioquia. Medellín, Colombia. Julio 2000 – Julio 2003
- Médica y Cirujana. Instituto de Ciencias de la Salud (CES). Medellín, Colombia 1999
- Rotación en Radiología, Nefrología, Urgencias, Cardiología. Medical College of Ohio. Estados Unidos. Julio- Noviembre 1998
- Inglés como segunda lengua. American Language Institute. Ohio, Estados Unidos. 1995 - 1996
EXPERIENCIA PROFESIONAL
- Oftalmóloga. Cirugía Plástica Ocular, Oncología y Órbita. Clínica de Oftalmología Sandiego. Medellín, Colombia. 2003 a la fecha
- Oftalmóloga. Cirugía Plástica Ocular, Oncología y Órbita. Sura EPS. Medellín, Colombia. 2007 a la fecha
- Oftalmóloga. Cirugía Plástica Ocular, Oncología y Órbita. Hospital Pablo Tobón Uribe. Medellín, Colombia. 2010 a la fecha
- Oftalmóloga. Cirugía Plástica Ocular, Oncología y Órbita. Clínica CES. Medellín, Colombia. 2007 - Julio 2008
- Subespecialización Cirugía Plástica Ocular, Oncología y Órbita. FOSCAL. Bucaramanga, Colombia. 2006 - 2007
- Oftalmóloga. Coomeva EPS. Medellín, Colombia. 2004 - 2006
- Residente de Oftalmología Hospital Universitario San Vicente de Paul. Medellín, Colombia. 2000 - 2003
- Médica Rural Hospital San Juan de Dios. El Retiro, Antioquia; Colombia. 2000
- Internado Hospital General de Medellín, Clínica CES, Hospital Pablo Tobón Uribe, Hospital Manuel Uribe Ángel. Medellín, Colombia. 1998
CURSOS Y SEMINARIOS
2002 / 2005
- Congreso Nacional de Oftalmología CLOFAN. Medellín, Colombia. 2005
- Congreso Internacional de Oftalmología. Clínica de Oftalmología San Diego. Medellín, Colombia. 2004
- I Curso de Cirugía Plástica Ocular Oftalmosanitas. Bogotá, Colombia. 2003
- Curso en Cirugía Plástica Ocular. Universidad de Antioquia. Medellín, Colombia. 2003
- XXIV Curso Anual Fundación Oftalmológica Nacional. Bogotá, Colombia, 2003
- XXX Congreso Nacional de Oftalmología. Cartagena, Colombia, 2002
- American Academy of Ophthalmology. Miami, Estados Unidos. 2002
- XXIII Curso Anual Fundación Oftalmológica Nacional. Bogotá, Colombia. 2002
2006 / 2010
- XXXIII Congreso nacional de Oftalmología. Bogotá, Colombia. 2010
- I Congreso Internacional de Cirugía Plástica Ocular. Bogotá, Colombia. 2010
- Congreso de la Academia Americana de Oftalmología. San Francisco, CA, Estados Unidos. 2009
- XXXIII Congreso Nacional e Internacional de Oftalmología. Cartagena, Colombia. 2008
- Wisconsin Eye MD Spring Symposium. Wisconsin, Estados Unidos. 2007
- XVI Curso Avanzado y Taller de Disección Endoscópica de Nariz, Senos Paranasales , Órbita y Base de Cráneo. Bogotá, Colombia. 2007
- XXXII Congreso Nacional de Oftalmología. Medellín, Colombia. 2006
2011 / 2015
- XXV Congreso Nacional de Oftalmología. Cartagena, Colombia. 2014
- Órbital Master´s Symposium UCLA Stein Eye Intitute. Los Ángeles. Estados unidos. 2014
- Congreso de la Academia Americana de Oftalmología. New Orleans, Estados Unidos. 2013
- Congreso de la Academia Americana de Oftalmología. Chicago, Estados Unidos. 2012
- XXIV Congreso nacional de Oftalmología. Cartagena, Colombia. 2012
- ASOPRS. Congreso de American Society of Plastic and Reconstructive Surgery. Tucson, AZ. Estados Unidos. 2012
- ASOPRS. Congreso de American Society of Plastic and Reconstructive Surgery. Chicago, IL. Estados Unidos. 2012
- II Congreso Internacional de Cirugía Plástica Ocular. Bucaramanga, Colombia. 2011
2016 / 2020
- ASOPRS 2020 Virtual Spring Scientific Symposium. 2020
- Aesthetic Eyelid and Facial Rejuvenation Dissection Workshop. UCLA Stein Eye Intitute. Los Ángeles. Estados unidos. 2019
- V Congreso Internacional de Cirugía Plástica Ocular, Órbita y Oncología. Medellín, Colombia. 2017
- XXVI Congreso Nacional de Oftalmología. Cartagena, Colombia. 2016
ASOCIACIONES CIENTÍFICAS
PUBLICACIONES




SERVICIOS
TOXINA BOTULÍNICA
Se utiliza para disminuir las líneas de expresión facial. Se aplica fácilmente con una pequeña inyección en el área a tratar. El resultado aparecerá a los tres días con su efecto máximo a los 10 días y una duración de 3 a 6 meses.
También es usado en forma funcional para tratar pacientes con espasmo (contracciones involuntarias) de párpados y cara.
Es toxina botulínica tipo A, producida naturalmente. Aprobada por la FDA para uso cosmético en el 2002 y para uso clínico en 1989. Actúa bloqueando la contracción muscular, en forma reversible, pues pierde su efecto unos meses después de la aplicación.
No actúa en todas las arrugas, solo en aquellas que empeoran o cambian con la contracción de los músculos de expresión facial.
BLEFAROPLASTIA ESTÉTICA
La blefaroplastia es un procedimiento quirúrgico, que tiene como finalidad remodelar los parpados superiores y/o inferiores, resecando piel y grasa o reposicionando esta para obtener una apariencia rejuvenecida, además de caras mas amigables y despejadas.
Puede ser un procedimiento puramente estético, pero también funcional, pues el exceso de piel cae sobre las pestañas y ocluye el eje visual de una forma moderada a severa, impidiendo ciertas actividades como leer, coser, conducir, etc. Además, puede producir gran sensación de peso, en este caso, se requiere una blefaroplastia superior funcional.
La blefaroplastia inferior, generalmente se hace por razones estéticas para resecar piel y disimular las arrugas o para resecar y/o reposicionar grasa (bolsas). Además, se pueden llenar las áreas grises que se producen en los parpados inferiores (ojeras).
Se puede realizar con otros procedimientos que ayudan a un mejor rejuvenecimiento facial como son la frontoplastia endoscópica (elevación de las cejas vía endoscópica), la ritidoplastia o estiramiento facial y algunos tratamientos dermatológicos para la piel.
Es una cirugía que se hace con anestesia local y/o con sedación con el anestesiólogo (local asistida), aunque algunos cirujanos prefieren con anestesia general.
Se debe obtener una apariencia natural sin alterar el funcionamiento normal de los ojos, por esto no es recomendable remover demasiada piel, pues los parpados son necesarios para una adecuada protección del globo ocular.
BLEFAROPLASTIA FUNCIONAL
Esta cirugía está indicada en pacientes que tienen exceso de piel y grasa en los párpados superiores, la cual produce bloqueo del campo visual en la periferia principalmente superior y temporal. Algunas veces se puede acompañar de cejas caídas las cuales producen en gran medida la caída de los párpados.
ELEVACIÓN DE CEJAS
Los efectos del envejecimiento son inevitables, y frecuentemente, el área de las cejas y la frente son las primeras afectadas. Con el tiempo, la piel pierde su elasticidad. El sol, el viento y el efecto de la gravedad afectan la cara, produciendo caras largas, cansadas, malgeniadas, tristes, envejecidas con arrugas a través de la frente y unas cejas caídas.
Existen varios métodos para elevar las cejas:
- Se puede hacer durante la cirugía de blefaroplastia poniendo un punto para sostener las cejas un poco más arriba.
- La Frontoplastia Endoscópica: eleva las cejas y además remueve o disminuye las líneas de expresión de la frente. Se hace con un equipo de endoscopia a través de unas incisiones pequeñas en el cuero cabelludo. Es la mejor técnica porque se obtienen resultados mucho más satisfactorios y permanentes.
Es una cirugía endoscópica que se hace a través de pequeñas incisiones localizadas en el cuero cabelludo y con visualización a través de un endoscopio se debilitan los músculos responsables de las líneas de la frente y de la región localizada entre las cejas, además se elevan las cejas para mejorar el resultado.
La caída de las cejas produce piel redundante en los párpados superiores.
La vía de fijación interna de las cejas no mejora las líneas de la frente, mientras que la vía endoscópica si lo hace. La vía endoscópica produce un resultado mucho mejor más fresco y juvenil, con una recuperación rápida y con muy poca o nada de cicatriz.
La elevación de las cejas se acompaña la mayoría de las veces de una blefaroplastia.
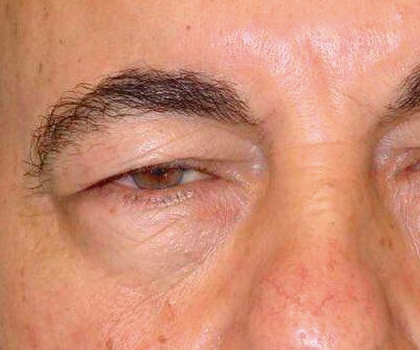
MAL POSICIONES DE LOS PÁRPADOS
La principal función de los párpados es la protección adecuada del globo ocular. Para esto, los párpados deben encontrarse en adecuado contacto con el ojo. Se entiende como mal posición al cambio de forma que modifica la relación normal del párpado con el globo ocular. Sin embargo, existen condiciones anormales en las cuales, por diversos mecanismos, esta posición se pierde.
Pueden ser congénitas o adquiridas. Dentro de las adquiridas pueden ser producidas por trauma o secuelas luego de algún tipo de cirugía, resección de tumor o trauma.
Las más comunes son:
- PTOSIS PALPEBRAL.
- ECTROPIÓN O ENTROPIÓN.
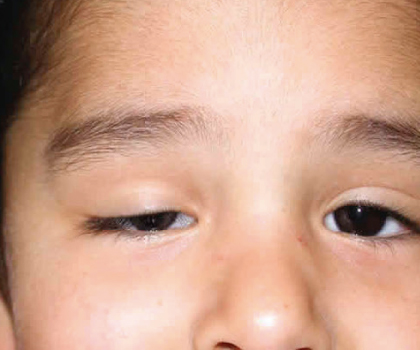
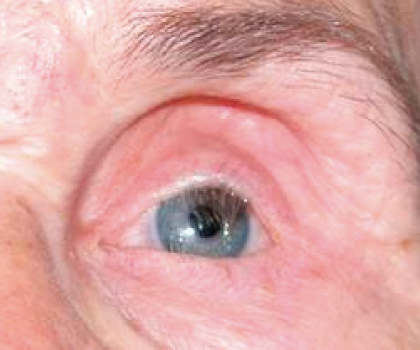
PTOSIS PALPEBRAL
En esta patología el parpado cae sobre el globo ocular ocluyendo el eje visual. Puede ocurrir en niños y adultos. Generalmente requiere de su corrección para una mejoría del campo visual. Y en los niños se debe corregir para evitar un mal desarrollo de la visión.
Existen múltiples procedimientos para el tratamiento de estas patologías, los cuales se hacen de forma ambulatoria y pueden realizarse con anestesia local o general dependiendo del caso.
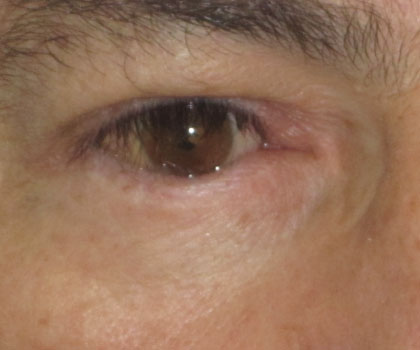
ECTROPIÓN O ENTROPIÓN
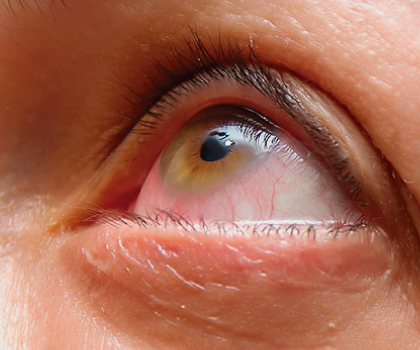
Son alteraciones de los párpados en las cuales el parpado se evierte en el ectropión o se invierte contra la superficie ocular haciendo que las pestañas toquen el globo ocular. Ambas condiciones producen ojo rojo, sensación de cuerpo extraño y lagrimeo y se deben corregir quirúrgicamente.
Existen múltiples procedimientos para el tratamiento de estas patologías, los cuales se hacen de forma ambulatoria y pueden realizarse con anestesia local o general dependiendo del caso.
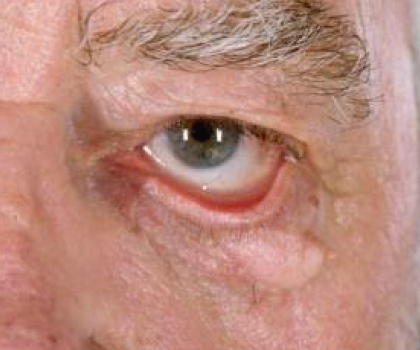
ORBITOPATÍA TIROIDEA
Las enfermedades de la órbita pueden originarse por procesos congénitos, vasculares, tumorales, inflamatorios, proliferativos, trauma, enfermedades sistémicas. Siendo la Oftalmopatía Tiroidea, la causa más común de exoftalmos.
Es la patología de Órbita más común. Se presenta en personas con historia de enfermedad tiroidea principalmente hipertiroidismo, aunque también se puede presentar en pacientes hipotiroideos o eutiroideos (pruebas tiroideas normales). Es una enfermedad autoinmune, bilateral y asimétrica.
Tiene varias etapas, una de inflamación, en la cual hay ojo rojo y edema de párpados. Es la fase de actividad de la enfermedad y se maneja con esteroides, antinflamatorios y algunas veces con radioterapia. En algunas ocasiones puede haber mala visión por compresión del nervio óptico, lo cual requiere una cirugía urgente para descomprimir este último y así preservar la visión.
Hay otra fase la cual no tiene signos inflamatorios y los pacientes tienen exoftalmos y retracción de los párpados, algunas veces tan severa que produce mala oclusión palpebral y estrabismo. Esta etapa se maneja con cirugía, iniciando con una descompresión de la órbita, en la cual se aumenta el espacio Órbitario resecando hueso de la cavidad para hacer que el globo ocular entre un poco. Luego se trabaja en el estrabismo para alinear los ojos y eliminar la visión doble ocasionada por la enfermedad y finalmente se realizan procedimientos para disminuir la retracción de los párpados y la mala oclusión, mejorando así la parte funcional y estética y finalmente la calidad de vida de las personas.
CAVIDAD ANOFTÁLMICA
El globo ocular debe ser removido en ciertas circunstancias como trauma, ojos ciegos dolorosos, tumores malignos, etc. Luego de removerlo se debe poner un implante dentro de la órbita de un tamaño parecido al ojo para evitar que la cavidad Orbitaria quede sin volumen. Luego de esto, se adapta una prótesis ocular para permitir que el ojo resecado quede estéticamente parecido o igual al ojo sano y así obtener una adecuada rehabilitación. Esta última debe ser realizada por una persona especialista en prótesis oculares.
ALTERACIONES DE LA VÍA LAGRIMAL
La vía lagrimal puede ser dañada en cualquier lugar de su trayecto como el punto lagrimal, los canalículos o el conducto naso lagrimal.
Cuando esto sucede, se produce un lagrimeo constante que puede estar acompañado o no de secreción purulenta.
En niños con una estenosis congénita, se debe iniciar el tratamiento con masaje, el cual produce mejoría en el 90% de los casos, si no mejora con esto, se requiere una cirugía muy sencilla, llamada sondeo de la vía lagrimal bajo anestesia general, con gran porcentaje de éxito.
Si el niño está un poco más grande requería una intubación de la vía lagrimal con un tubo de silicona para evitar cierre del conducto.
Los pacientes de más edad requieren cirugía dependiendo del área de obstrucción, si es superior, se maneja haciendo una reconstrucción de los puntos lagrimales y si es inferior requiere de una cirugía mayor en la cual se retira una parte de hueso y se comunica la vía lagrimal con la nariz. Esta última se puede hacer vía externa con cicatriz en la piel y vía endoscópica, con resultados muy similares, pero con mayor recuperación y falta de cicatriz en la vía endoscópica.
La vía endoscópica, por lo tanto, es la más recomendada de todas debido a su menor tiempo quirúrgico, no produce cicatriz, menos complicaciones, posibilidad de hacer ambos ojos en el mismo procedimiento, menos incapacidad, con muy buenos resultados
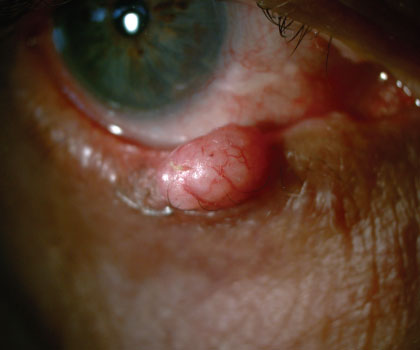
TUMORES DE PÁRPADOS
Dentro de este grupo, se encuentran todos los tumores intra o extra oculares benignos o malignos. Los cuales requieren resección y estudio anatomopatológico más reconstrucción post resección.
Los párpados son una localización común de tumores de piel, los cuales pueden ser lesiones benignas o también pueden tener un crecimiento importante y convertirse en un cáncer de piel.
Se piensa en cáncer de piel cuando hay crecimiento rápido, bordes irregulares, pérdida de pestañas o ulceración.
Todas las lesiones sospechosas de cáncer de piel deben ser biopsiadas y de confirmarse el diagnostico, deben ser resecadas en su totalidad con márgenes libres de la lesión. Luego de esto viene la reconstrucción, las cuales debe tener un adecuado resultado funcional y estético.
El cáncer de piel más común en los párpados, es el carcinoma basocelular, luego de este sigue el escamo celular y por último el melanoma, el cual es el más maligno de todos produciendo metástasis a distancia.
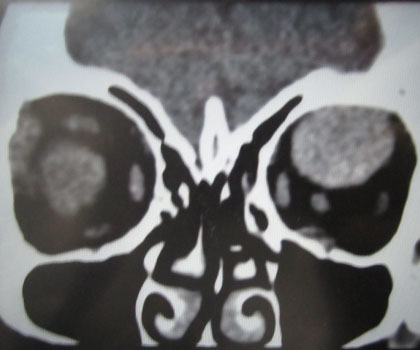
TUMORES DE ÓRBITA
La órbita es la cavidad que aloja el globo ocular, por la que pasan muchas estructuras importantes para mantener la vitalidad del ojo, como el nervio óptico, los vasos y nervios encargados del normal funcionamiento del globo ocular, además de los músculos extraoculares. De cada una de estas estructuras pueden originarse tumores benignos o malignos, algunas veces tan grandes y agresivos que comprometen la visión y se diseminan al cerebro.
Por todo esto es muy importante hacer un buen estudio y si es del caso hacer una biopsia y o resecar el tumor. Cirugía que debe realizarse bajo manos expertas por haber estructuras tan importantes dentro de la órbita.
CIRUGÍA DE CATARATA
El cristalino es el lente intraocular natural, es una estructura transparente que permite el paso de los rayos de luz hacia el interior del ojo.
La catarata es una enfermedad progresiva que consiste en la opacificación del cristalino, que generalmente aparece con la edad. Produce visión borrosa, visión opaca de los colores, molestias con la luz solar.
La cirugía debe plantearse cuando las cataratas causen cierto grado de disminución de la visión y produzca molestias en las actividades cotidianas.
Las técnicas quirúrgicas han evolucionado mucho, siendo la FACOEMULSIFICACIÓN la técnica mundial más avanzada y la que mejores ventajas ofrece, pues permite una rápida recuperación de la visión. Consiste en una pequeña incisión que no requiere puntos y a través de la cual se introduce una pieza de mano y por ultrasonido, se aspira la catarata. Luego de esto, un lente intraocular es implantado, el cual va a producir una adecuada visión.
Estos lentes pueden corregir no solo la visión lejana, sino también una adecuada visión en todas las posiciones con el uso de lentes intraoculares multifocales.
CIRUGÍA REFRACTIVA
Son varios procedimientos quirúrgicos utilizados en pacientes usuarios de gafas o lentes de contacto para que dejen de hacerlo.
Los pacientes pueden tener astigmatismo, miopía, hipermetropía o presbicia.
Se utiliza el LASIK (Laser In situ Keratomileusis), el cual consiste en remover algunas micras de la córnea utilizando el excimer laser, el que moldea la córnea y elimina así los defectos refractivos.
El PRK (Photerefractive keratectomy), en el cual se remueve el epitelio de la córnea, que es la capa superficial de esta y luego se hace el láser para moldear la córnea y permite que el paciente no use gafas.
TRANSPRK Es misma cirugía descrita anteriormente, pero con la diferencia que el epitelio se quita con láser, siendo un poco más exacta.
Se requiere un examen oftalmológico completo para evaluar si existen o no contraindicaciones de la cirugía para así poder realizar un procedimiento seguro.
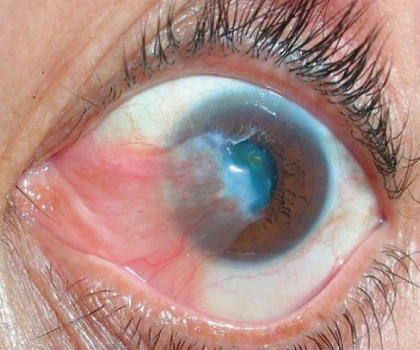
RESECCIÓN DE PTERIGIÓN
El pterigión es un crecimiento de tejido fibrovascular de la conjuntiva, la cual es una membrana que recubre el ojo. Se produce por exposición al sol, al polvo o al aire.
Puede ser asintomático o producir ardor, ojo rojo, sensación de cuerpo extraño, lagrimeo, sensación de sequedad.
Si los síntomas no son muy severos, se puede iniciar manejo medico con gotas lubricantes. Pero si persisten, se debe considerar un tratamiento definitivo como es la resección quirúrgica.
CONSULTA OFTALMOLÓGICA
En la Consulta Oftalmológica con la Doctora Cristina Gonzales tendrá una revisión completa del aparato visual. Se revisan por distintas técnicas varias pruebas y exámenes visuales del estado de los ojos para reconocer si existe algún tipo de enfermedad que esté afectándolos, o como se encuentra evolucionando si ya se ha identificado.
Hay varias enfermedades que se presentan como asintomáticas en el comienzo de la afección. Otras con síntomas leves que van aumentando como ardor, dolor, ojo rojo, sensación de cuerpo extraño, lagrimeo, sensación de sequedad, etc. Se debe realizar una consulta a tiempo para disminuir los efectos secundarios y muchas veces permanentes.
CONVENIOS
RECOMENDACIONES
Preparación.
El día de la cirugía debe presentarse en ayunas, sin maquillaje en la cara, ni en las uñas.
Autorización.
Debe traer la orden de su cirugía autorizada o haberla enviado previamente por correo electrónico.
Debe Informar sobre su estado de Salud o condición.
Si tiene gripa o alguna enfermedad previa a la cirugía, se debe notificar con tiempo para reprogramar el procedimiento.
Es Importante continuar con cierta medicación.
Tomar los medicamentos que usualmente toma para la hipertensión o cualquier enfermedad de base antes de la cirugía, con agua. Debe seguir las instrucciones de uso dadas por el anestesiólogo o su médico tratante.
Debe Informar el uso de medicamentos o vitaminas.
No Ingerir 7 a 10 días antes de la cirugía, medicamentos que contengan ácido acetilsalicílico como: Aspirina, Alkaseltzer, Dristan, Asawin. Adicionalmente, la glucosamina. La aspirina la debe suspender siempre y cuando su cardiólogo o médico internista se lo autorice.
No ingerir siete días antes, algunos alimentos.
Existen alimentos que podrían aumentar el riesgo de sangrado como son: moringa, sales de ajo, té verde, castaño de indias, entre otros. Además, se recomienda suspender cualquier medicamento naturista que se esté tomando, una semana antes de la cirugía.
LAS ANTERIORES INDICACIONES MÉDICAS SE REALIZAN CON EL FIN QUE LA CIRUGÍA SE LLEVE A CABO BAJO LAS MEJORES CONDICIONES.
CUIDADOS
Reposo.
El reposo absoluto no es obligatorio, al contrario, conviene reintegrarse lo más rápido posible a sus actividades normales en la medida de sus capacidades.
Actividad física.
Evite actividades físicas que le impliquen inclinarse hacia delante, levantar objetos pesados en las primeras 3 semanas después de la cirugía.
Otros riesgos.
Evite actividades en que se pueda golpear las áreas operadas, como levantar niños, juegos de pelota, deportes, etc., por un período de un mes. También evite meterse en piscinas por 3 semanas o un mes después de la cirugía.
Compresas.
Aplicar compresas de agua helada sobre el área de la cirugía (NO HIELO pues le puede quemar la piel) durante los 3 primeros días después del procedimiento. Luego continuar con compresas de agua tibia por 3 días más.
Medicación.
Aplicar el ungüento recomendado sobre el área operada por 2 a 3 semanas, según recomendaciones.
LAS ANTERIORES INDICACIONES MÉDICAS SE REALIZAN CON EL FIN DE LA MEJOR RECUPERACIÓN DESPÚES DE UNA CIRUGÍA.
CONTACTO
Teléfono
Citas
Comentarios
cristinagonzalez
@oftalmologacg.com
Seguir
Seguir
Seguir
Clínica de Oftalmología San Diego Consultorio 509
Ver en Mapas
Mensajes
Envíanos un comentario con tus inquietudes.